心臓リハビリテーション
高の原中央病院では、2017年より心臓リハビリテーション部門を開設し、循環器疾患を持つ患者さんへの運動療法・生活指導に取り組んでいます。
循環器疾患をお持ちの患者さんは、疾患による症状や入院中の長期間の安静の影響から、運動能力や体の調節機能が低下しているため、退院後すぐに通常通りの活動はできません。
無理な活動をすることで心臓に負担がかかり、病気の悪化をきたすこともあります。どのような点に注意して生活すればよいのか、どの程度の活動であれば安全なのかが分からず不安をお持ちの患者さんも多いことと思います。
心臓リハビリテーションでは、循環器疾患をお持ちの患者さんに運動や生活上の注意点をご指導しています。
心臓リハビリテーション 運動療法の効果
 運動能力の改善:生活が楽になる
運動能力の改善:生活が楽になる 血管内皮細胞機能の改善:血管が広がり、手足が暖かくなる
血管内皮細胞機能の改善:血管が広がり、手足が暖かくなる 自律神経機能の改善:不整脈が減り、血圧の変動が減る
自律神経機能の改善:不整脈が減り、血圧の変動が減る 抗炎症効果、抗酸化作用
抗炎症効果、抗酸化作用 骨格筋の糖代謝・脂質代謝の改善
骨格筋の糖代謝・脂質代謝の改善 脳内エンドルフィンの放出促進:気分が晴れやかになる
脳内エンドルフィンの放出促進:気分が晴れやかになる

心臓リハビリテーションプログラムの紹介
心臓リハビリテーションプログラム
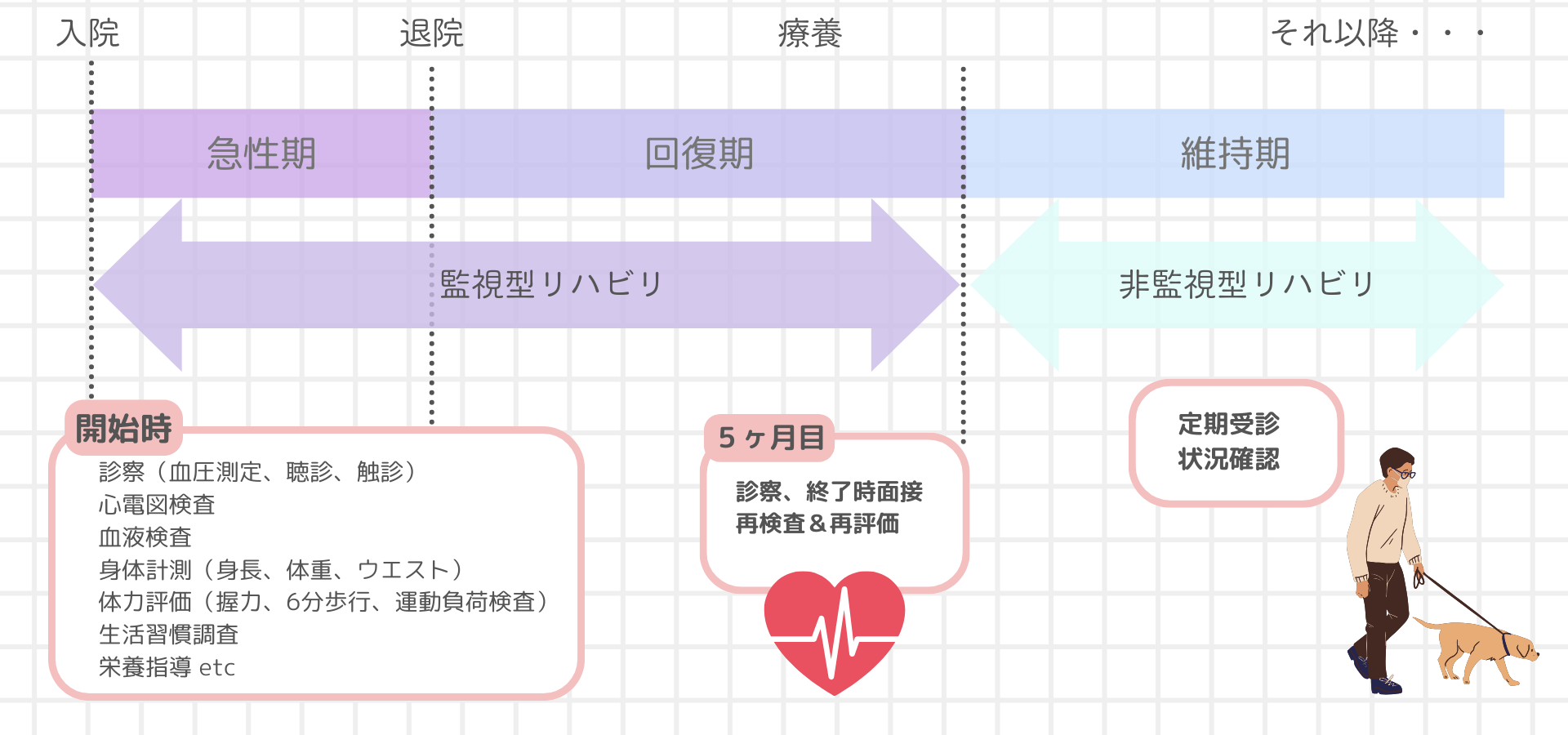
循環器内科に入院され、薬物治療や手術治療を受けた患者さんは、初日はベット上の絶対安静ですが、全身状態に応じて少しずつ離床を進めてゆきます。この期間を急性期と呼びます。
急性期は、循環状態が非常に不安定な時期ですので、医師の管理のもとで慎重に安静度の拡大を行います。病棟内での歩行が可能となれば、心臓リハビリテーション室にてごく低い強度の運動療法を行います。
退院後も可能な限り5カ月間の心臓リハビリテーションを続けていただきます。この時期を回復期と呼びます。
回復期の心臓リハビリテーションでは、開始にあたり、一人一人の体力に応じた適正な運動強度を見極めるために、運動負荷試験を行います。その後は週1回~2回程度の通院による運動療法を続けていただき、定期的な検査により運動療法継続の可否判定および運動療法の効果の確認を行ってゆきます。
5か月間の心臓リハビリテーションが終了したのちも、心臓リハビリテーションでご指導させていただいた生活習慣・運動習慣を維持していただく必要があります。この時期を維持期と呼びます。
維持期では、基本的には通院心臓リハビリテーションは不要ですが、回復期と同じように、定期的な検査を受けていただき、運動療法の継続の可否判定および効果の確認を行ってゆくことが望ましいと考えられます。
基本的な運動療法の流れ

運動療法は、まず開始前に今日運動しても大丈夫な体調であるか確認する必要があります。
当院の心臓リハビリテーション部門では、運動開始にあたって、問診・血圧測定・脈拍測定・体重測定を行っています。必要と判断された場合は心電図検査なども行います。これを、運動前のメディカルチェックと呼びます。
メディカルチェックにて問題がないと確認された患者さんについては、準備体操ののち、ウォーキングやサイクリング(自転車こぎ)を中心とした有酸素運動を行います。そのあとで、筋肉トレーニングを追加する場合もあります。最後に整理体操を行います。最後に、運動後のメディカルチェックを行い、運動療法は終了です。
心臓リハビリテーションの栄養療法
心臓リハビリテーションは、運動療法だけではありません。
心臓によい食事を実践する栄養療法、心の健康を改善する心理プログラム、服薬されている薬物治療内容の確認と調整、禁煙指導、社会復帰相談など、生活全般の見直しをご指導させていただいております。
これらの指導は運動とは別の時間帯に予約制で実施しています。
心臓リハビリテーションの薬剤指導
薬剤師からは、入院時及び退院前に個別薬剤指導にて、服薬されるお薬の効果や注意点についてご説明しています。
外来の患者様にも、集団薬剤指導および、個別の薬剤指導を行っていますので、お薬についてわからないことがありましたら、リハビリテーションスタッフを通じて薬剤指導をお申込みください。
心臓リハビリテーションの運動療法
運動を始める前のメディカルチェック
運動を始める前に、まず体調確認が必要です。
 動悸・息切れ・胸が重い感じなどの胸部症状の悪化はありませんか?
動悸・息切れ・胸が重い感じなどの胸部症状の悪化はありませんか?
 むくみの出現や体重の増加はありませんか?
むくみの出現や体重の増加はありませんか? 自律神経機能の改善:不整脈が減り、血圧の変動が減る
自律神経機能の改善:不整脈が減り、血圧の変動が減る 睡眠はとれていますか?
睡眠はとれていますか? 胸部症状以外に、発熱など体調の不良はありませんか?
胸部症状以外に、発熱など体調の不良はありませんか? 血圧・脈拍数はいつも通りですか?
血圧・脈拍数はいつも通りですか?

運動中の諸注意
運動はご自分のペースで、楽にできる強さで行いましょう。
こちらの表の11-13程度がちょうどよい有酸素運動強度となります。
体操中にふらつきや胸の痛みなど何らかの不調を感じた場合は、すぐに運動を中止し、座るか、横になるかして休んでください。しばらく休んでも回復しない場合は、すみやかに医療機関を受診し、医師の適切な指示を受けるようにしてください。体操中に、関節や筋肉が痛くなりやすい方は、無理なくできる箇所のみ行なって下さい。
運動後のメディカルチェック
運動の後はコップ1杯程度(50cc)の水分補給をしましょう。
夏場などでたくさん汗をかいた場合は、多めに補給する必要があります。(30分の運動につき100~200cc) ただし、医師から水分制限を指示されている患者さんでは、水分のとりすぎに注意してください(メジャーで測る)。
最後に、血圧・脈拍数を測定してみましょう。運動後は血管拡張により、血圧の低下が認められます。
手首に3本の指をあてて、15秒間、脈拍を数えましょう。これを4倍すると、1分間の脈拍数が得られます。これを、検脈、と呼びます。機械がなくても行うことができる、循環状態の基本的な評価方法です。脈拍のリズムは、整っていますか?検脈によって、不整脈を判定することができます。
心臓リハビリテーションは心とからだのトレーニング

元気で活動するために必要なのは、「心臓」「肺」「筋肉」、そしてそれをつなぐ「神経」の仕組みです。
そして、もうひとつ。それは病気に向き合うあなたの「こころ」です。
心臓リハビリテーションでは、病によってダメージをうけたあなたの「こころ」のリハビリも大切です。沈んだ気持ち(うつ状態)や、不安感、不眠などがある場合は、ひとりで悩まないで、早めに心臓リハビリテーションのスタッフに相談してください。スタッフと一緒に、解決法を考えてゆきましょう。
小笹 寧子
・日本内科学会 認定内科医・総合内科専門医
・日本循環器学会 循環器専門医
・日本リハビリテーション医学会 リハビリテーション科専門医・指導医
・日本心臓リハビリテーション学会 心臓リハビリテーション認定医・指導士
《自己紹介》
心臓病を持つ方が安定した快適な毎日を過ごしていただけることを目標に、心臓リハビリテーションの診療に携わっています。心臓病は、手術や薬だけではよくなりません。患者さん自身の治療への取り組みが大切です。心臓リハビリテーションでは、運動だけでなく、栄養、心の健康、服薬管理、社会復帰など様々な視点で患者さんと一緒に療養生活を見直しています。
出演:「寧子と薫の心の奏鳴歌(ソナタ)」KBS京都ラジオ(2024年3月~5月放送)
心臓リハビリテーションと音楽についてご紹介しています









